HNO, Atemwege und Lunge
Erkrankungen von Nase und Nasennebenhöhlen
Heuschnupfen und anderer allergischer Schnupfen
Allergischer Schnupfen (allergische Rhinitis, Rhinitis allergica): Allergische Entzündung der Nasenschleimhaut.
Allergischer Schnupfen ist eine Reaktion auf in der Atemluft enthaltene Allergene (Inhalationsallergene) wie Blütenpollen (Heuschnupfen), Tierhaare oder Hausstaub (Hausstaubmilbenallergie) sowie Sporen von Schimmelpilzen.
Symptome und Leitbeschwerden
- Wässriges Nasensekret („Fließschnupfen“)
- Behinderte Nasenatmung
- Ausgeprägtes Jucken und Kribbeln in der Nase, Niesattacken
- Meistens gleichzeitig allergische Bindehautentzündung mit Rötung, Tränenfluss und Juckreiz in den Augen
- Beeinträchtigtes Allgemeinbefinden
- Häufig gleichzeitig weitere Beschwerden und Erkrankungen aus dem allergischen Bereich wie Asthma-Anfälle oder Neurodermitis.
Wann zum Arzt
In den nächsten Tagen, wenn
- die Beschwerden erstmals auftreten.
Sofort, wenn
- ein Asthma-Anfall auftritt.
Die Erkrankung
Krankheitsentstehung
Heuschnupfen. Der allergische Schnupfen ist eine allergische Reaktion vom Sofort-Typ: Heuschnupfen ist die häufigste Allergie überhaupt. Er wird nicht durch Heu hervorgerufen, sondern durch in der Luft schwebende Blütenpollen. Deshalb beginnt er häufig pünktlich mit den ersten Frühjahrsblühern wie Haselnuss und Erle. Wegen der Abhängigkeit des Pollenflugs von der Jahreszeit wird der Heuschnupfen auch als saisonale allergische Rhinitis oder Pollinosis bezeichnet.
Für Heuschnupfenpatient*innen sind Pflanzen von Bedeutung, deren Pollen über weite Strecken durch den Wind verbreitet werden (z. B. Haselnuss oder Birke, Unkräuter, Getreide und Gräser). Diese Windbestäuber produzieren unzählige Mengen an winzigen flugfähigen Pollen, die beim Einatmen in die menschlichen Atemwege gelangen und bei einem Pollenallergiker*innen Beschwerden auslösen. Eine allergische Reaktion ist zwar auch bei Pollen von Pflanzen möglich, die durch Insekten bestäubt werden (z. B. Rosen, Sonnenblumen oder Astern), ihr Pollen ist jedoch schwer und klebrig und nur in unmittelbarer Umgebung der Pflanze in der Atemluft zu finden.
Weitere Allergene. Ein allergischer Schnupfen ist außerdem das Leitsymptom von Allergien gegenüber Hausstaubmilben, Haustieren und Sporen von Schimmelpilzen. Die Hausstaubmilbenallergie, genau gesagt eine Allergie gegenüber dem Kot der Tiere, ist die zweithäufigste Allergieform nach dem Heuschnupfen. Hausstaubmilben sind mikroskopisch kleine Spinnentiere, die von Hautschuppen und dem Abrieb von Bettfedern existieren. Daher leben sie natürlicherweise (nicht wegen mangelnder Hygiene) zu Millionen in Bettzeug, Matratzen und anderen Stoffgegenständen (z. B. Vorhänge, Plüschtiere, Teppiche). Allergien gegenüber Haustieren (allen voran Katzen, aber auch Meerschweinchen und Hunde) sind eigentlich Allergien auf Urin-, Speichel- oder Kotreste der Tiere, die an deren Haaren oder Federn kleben.
Auch berufsbedingte Allergien (z. B. im Bäcker- und Friseurhandwerk) verursachen allergischen Schnupfen. Ein typischer Hinweis dafür ist Beschwerdefreiheit am Wochenende und im Urlaub.
Kreuzreaktion. Viele Patient*innen mit Heuschnupfen zeigen gleichzeitig Überempfindlichkeitsreaktionen gegen Nahrungsmittel wie Nüsse, Äpfel oder Erdbeeren. Dieses Phänomen wird als Kreuzreaktion (Kreuzallergie) bezeichnet – so haben 20 % der Baumpollenallergiker gleichzeitig eine Lebensmittelallergie gegen Obst- und Gemüsesorten (assoziierte Lebensmittelallergie).
Komplikationen
Aus einem allergischem Schnupfen kann sich ein allergisches Asthma mit Hustenanfällen, Atemnot und Angstzuständen entwickeln. Dieses Geschehen wird Etagenwechsel genannt, weil die allergischen Beschwerden von den oberen auf die unteren Atemwege übergehen. Betroffen sind vor allem Kinder: Mehr als 30 % der Kinder, die an allergischem Schnupfen leiden, entwickeln binnen 5–15 Jahren allergisches Asthma.
Diagnosesicherung
Nach der Befragung der Patient*in macht die Ärzt*in eine Nasenendoskopie, wobei sie insbesondere auf Farbänderungen und Schwellungen achtet. Erhärtet sich der Verdacht auf einen allergischen Schnupfen, führt sie einen Allergietest auf der Haut durch (Pricktest) und nimmt Blut ab, um die Menge allergietypischer Antikörper im Blut festzustellen (RAST).
Behandlung
Je nach Untersuchungsergebnis und Beschwerdesymptomatik stehen nur wenige Behandlungen zur Verfügung:
Spezifische Immuntherapie
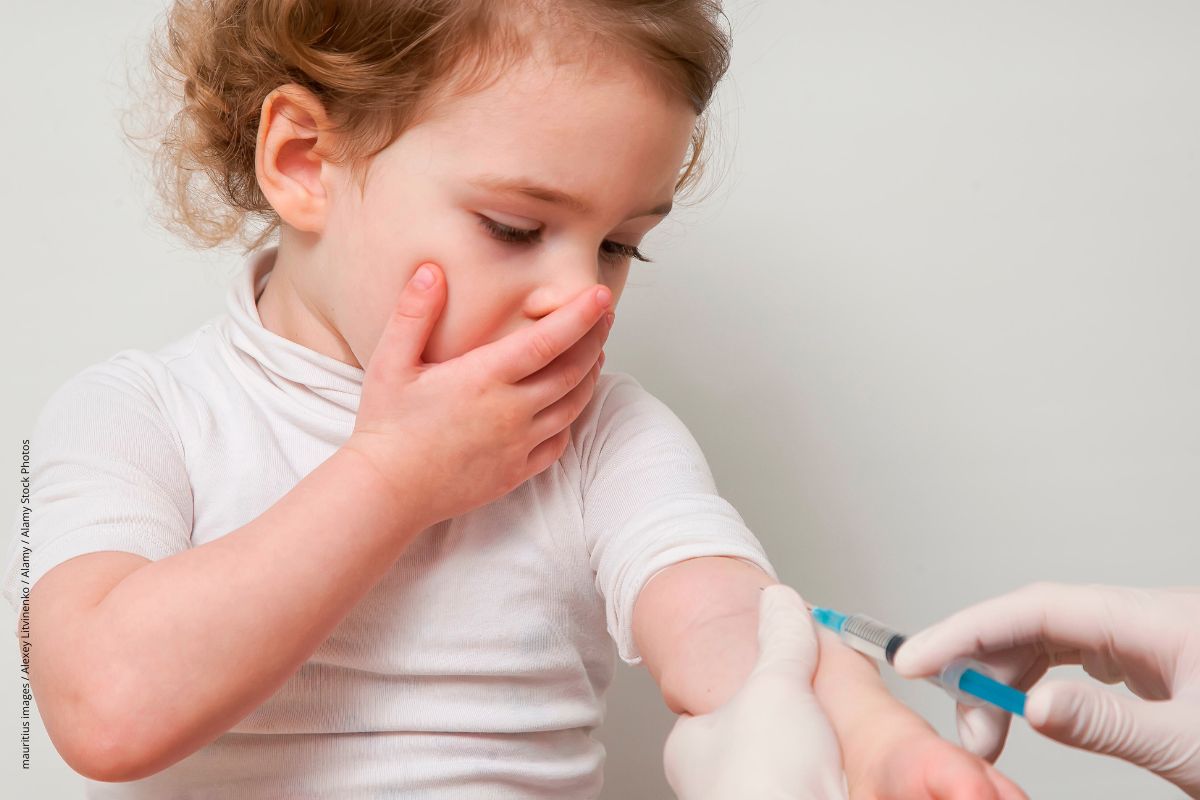
Die spezifische Immuntherapie (SIT, Hyposensibilisierung) ist der einzige Ansatz, der die Ursache angeht. Das Prinzip: Das Immunsystem soll sich an den Allergieauslöser gewöhnen, indem in regelmäßigen Abständen kleinste Allergenmengen per Injektion oder über die Mundschleimhaut (SLIT, sublinguale Immuntherapie) zugeführt werden. Dies soll zur Bildung von Antikörpern führen, die dann bei „richtigem“ Allergenkontakt das Allergen abfangen, bevor es Beschwerden verursacht – im Prinzip ähnlich wie bei einer Impfung.
Eine SIT sollte unbedingt versucht werden, wenn sich die Patient*in durch die Allergie deutlich eingeschränkt fühlt. Auch bei Kindern ist diese Behandlung zur Vermeidung des Etagenwechsels anzuraten. Aussichtsreich ist sie insbesondere bei Jugendlichen und jungen Erwachsenen mit einer Pollen- oder Insektengiftallergie. Die empfohlene Behandlungsdauer liegt bei mindestens 3 Jahren.
Pharmakotherapie
Kommt eine Hyposensibilisierung nicht infrage, kann die Ärzt*in nur Medikamente gegen die Symptome verschreiben. Je nachdem welche Beschwerden im Vordergrund stehen, verordnet sie entweder Antihistaminika (wie Loratadin oder Cetirizin) oder Glukokortikoide, falls nötig auch eine Kombination der beiden Substanzgruppen. Antihistaminika helfen vor allem, wenn Naselaufen und Nies- bzw. Juckreiz im Vordergrund stehen, bei verstopfter Nase und Atemwegsbeschwerden sind topische Steroide (als Nasen- bzw. Asthmaspray anwendbar, z. B. Budesonid) angezeigt. Liegen alle genannten Symptome vor, sollten die Präparate kombiniert angewendet werden. Häufige Nebenwirkung ist eine gewisse Tagesmüdigkeit. Ist diese sehr störend, hilft es evtl., die Einnahme auf den Abend zu schieben oder ein alternatives Antihistaminikum auszuprobieren.
Wenn Antihistaminika und topische Steroide allein nicht ausreichen, verschreibt die Ärzt*in Kortison in Tablettenform.
Neben Antihistaminika und Glukokortikoiden gibt es noch 3 weitere relevante Wirkstoffgruppen. Je nach Schwere und Dauer der Allergie empfiehlt die World Allergy Organization folgenden Medikamente:
- Antihistaminika
- Nasale und orale Glukokortikosteroide
- Mastzellstabilisatoren wie Cromoglicinsäure (Spray)
- Leukotrienantagonisten wie Montelukast (Tabletten)
- α1-Sympathikomimetika wie Xylometazolin (Nasentropfen, nur kurzzeitige Gabe wegen der Gefahr der Schädigung der Nasenschleimhautgefäße)
Bei schwerem Asthma können Ärzt*innen auch den IgE-Antikörper Omalizumab (Xolair®) einsetzen. Dieser Wirkstoff ist allerdings sehr teuer und die Ärzt*in muss ihn unter die Haut spritzen– zwei Gründe, warum Expert*innen nur im Einzelfall zu einer Therapie mit Omalizumab raten.
Prognose
30-40 % der Patient*innen mit allergischem Schnupfen entwickeln mit der Zeit ein allergisches Asthma. Dieser sogenannte Etagenwechsel lässt sich am ehesten durch eine Hyposensibilisierung aufhalten, aber auch eine sachgerechte symptomatische Behandlung wirkt ihm entgegen.
Ihr Apotheker empfiehlt
Geeignete Medikamente
Mit folgenden antiallergisch wirksamen Medikamenten können Sie Ihren allergischen Schnupfen lindern oder unterdrücken, sie sind in aller Regel gut verträglich:
Nasensprays. Bei leichten und im Tagesverlauf kurzzeitig auftretenden Beschwerden helfen Nasensprays mit H1-Antihistaminika (z. B. Azelastin oder Levocabastin), die Sie zweimal täglich direkt in die Nase sprühen. Sie verringern die Beschwerden, indem sie den Rezeptor des Botenstoffs Histamin blockieren. Binnen 20–30 Minuten klingt der Schnupfen ab.
Des Weiteren gibt es für leichtere Beschwerden Nasensprays mit Mastzellstabilisatoren (z. B. Cromoglicinsäure), die die Freisetzung von Histamin einschränken. Mastzellstabilisatoren haben jedoch den Nachteil, dass sie erst nach mehrtägiger Anwendung wirken. Daher können Sie diese nicht bei akutem Bedarf, sondern nur vorbeugend bei zeitlich vorhersehbaren Beschwerden (z. B. kurz vor Beginn der Pollensaison) oder bei länger anhaltenden Beschwerden anwenden. Sie sind allerdings unverhältnismäßig teuer.
Hinweis: Schleimhautabschwellende Nasentropfen oder -sprays sollten nur in Ausnahmefällen und dann nur kurzfristig eingesetzt werden – bei Dauergebrauch droht Abhängigkeit.
Augentropfen. H1-Antihistaminika und Mastzellstabilisatoren gibt es auch in Form von Augentropfen, die Sie bei einer begleitenden allergischen Bindehautentzündung mehrmals täglich direkt in die Augen tropfen. Viele Hersteller bieten Nasenspray und Augentropfen als Kombi-Packung an.
Tabletten und Kapseln. Bei starken oder anhaltenden allergischen Beschwerden sollten Sie auf H1-Antihistaminika zum Einnehmen zurückgreifen. Ihr Wirkungseintritt liegt bei 20–60 Minuten. Bevorzugen Sie dabei moderne Wirkstoffe wie Loratadin und Cetirizin. Diese müssen Sie nur einmal täglich einnehmen und außerdem machen sie weniger müde (im Gegensatz zu H1-Antihistaminika der ersten Generation).
Komplementärmedizin
Homöopathie. Es liegen Erfahrungsberichte vor, wonach bei allergischem Schnupfen mit Homöopathie, genauer einer individuell abgestimmten Konstitutionstherapie, gute Behandlungserfolge erzielt werden können; ein wissenschaftlicher Beleg steht aber noch aus.
Praxisstudien mit indischem Lungenkraut (Adhatoda vasica, z. B. in Klosterfrau allergin®) haben nach einer Woche eine deutliche Verminderung bis zum teilweisen Ausbleiben der typischen Symptome wie Juck- und Niesreiz, laufende Nase, rote juckende Augen oder Halskratzen gezeigt. Bei einer Studie mit Pollenallergikern hatte indisches Lungenkraut sogar eine höhere Wirksamkeit und Verträglichkeit als das synthetische Vergleichsantihistaminikum.
Akupunktur. Für die Akupunktur ist der allergische Schnupfen ebenfalls ein häufiges Einsatzgebiet, auch die WHO befürwortet den Einsatz dieses Verfahrens.
Therapieverfahren nach Kneipp. Kalte Gesichtsgüsse, aber auch feuchtkalte Brustwickel und andere Kneipp-Behandlungen sollen langfristig zu einer Verringerung der allergischen Reaktion beitragen. Da für diese Indikation ein Wirksamkeitsnachweis fehlt, sollten die Erwartungen allerdings nicht zu hoch gesteckt werden.
Prävention
Die theoretisch wirksamste Maßnahme ist die Allergenkarenz, d. h. das Vermeiden oder zumindest Reduzieren des Allergenkontakts. Diese ist in vielen Fällen jedoch nicht möglich.
Pollenflugkalender oder Pollenflugvoraussagen in Radio, Tageszeitung und Internet helfen Heuschnupfenpatienten herauszufinden, wann welche Pollen fliegen.
An sonnigen und windigen Tagen, wenn die Pollenbelastung besonders stark ist, sollte der Aufenthalt auf Feldern und im Garten gemieden werden. Schließen Sie die Schlafzimmerfenster. Auch ein spezielles Pollenschutzvlies vor den Fenstern kann gute Dienste leisten. Die tagsüber getragene und damit pollenbehaftete Kleidung lagern Sie am besten in einem anderen Raum. Empfehlenswert ist zudem tägliches Haarewaschen vor dem Schlafengehen. Nicht zuletzt lässt sich der heimische Pollenflug durch eine gezielte Urlaubsplanung umgehen – besonders pollenarm sind Hochgebirge und Küstenregionen.
Ist ein Haustier die Quelle allergischer Reaktionen, so muss es – auch wenn es schwerfällt – ein neues Zuhause finden.
Weiterführende Informationen
- www.wetteronline.de/pollenbericht – Aktuelle Pollenflugvorhersage eines kommerziellen Wetterdiensts aus Bonn.
Nasenbeinbruch
Nasenbeinbruch (Nasenbeinfraktur): Bruchverletzung des Nasenbeins.
Beim Sport, bei Unfällen sowie bei tätlichen Auseinandersetzungen wird die ungeschützt aus dem Gesicht hervorstehende Nase leicht getroffen, ein starker Schlag kann dabei zu einem Nasenbeinbruch führen.
Symptome und Leitbeschwerden
- Schiefstand des Nasenbeins, bei Schwellungen durch Blutergüsse nicht immer sichtbar
- Starke Schmerzen
- Häufig Nasenbluten
- Behinderte Nasenatmung und eventuell Einschränkung des Riechvermögens.
Wann zum Arzt
Am selben Tag
- bei Verdacht auf Nasenbeinbruch.
Die Erkrankung
Krankheitsentstehung
Der Nasenbeinbruch gehört zu den häufigsten Bruchverletzungen im Gesichtsbereich nach Schlägereien, Kampf- und Mannschaftssportarten wie Boxen oder Handball sowie Stürzen und Autounfällen.
Bei offenen Brüchen bestehen gleichzeitig Verletzungen nahe gelegener Hautbereiche, Weichteile und Blutgefäße, wodurch die gebrochenen Knochen- und Knorpelteile sichtbar offen liegen. Fast immer kommt es bei einem Nasenbeinbruch zu Nasenbluten. Zusätzlich kann die Nasenschleimhaut anschwellen und die Nasenatmung behindern sowie den Geruchssinn einschränken.
Ein Nasenbeinbruch geht häufig mit einer Nasenscheidewandverbiegung einher, zum Nasenscheidewandbruch (Verbindungen der Nasenscheidewand zerreißen) kommt es allerdings nur selten.
Komplikationen
Bei einem Bluterguss an der Nasenscheidewand (Septumhämatom) können sich dort Bakterien ansiedeln und zu einem Septumabszess führen.
Diagnosesicherung
Bei deutlichem Schiefstand der Nase oder eingedrücktem Nasenrücken stellt die Ärzt*in die Diagnose schon mit dem Auge. Das vorsichtige Abtasten der Nase zeigt, dass das Nasengerüst überdurchschnittlich beweglich ist und/oder verschobene Knochenteile tastbar sind. Oft fordert die Ärzt*in ein Röntgenbild oder ein CT von Nase und Schädel an, um weitere Brüche oder Begleitverletzungen im Schädelinneren auszuschließen. Eine Nasenspiegelung verrät, ob gleichzeitig eine Nasenscheidewandverbiegung oder andere Verletzungen der Nasenhöhle vorliegen.
Behandlung
Operative Behandlung
Bei verschobenen Knochenteilen oder einer Deformierung muss die Nase binnen einer Woche in ihre ursprüngliche Position gebracht werden. Je nach Schweregrad kann dieser Eingriff mit oder ohne Vollnarkose erfolgen.
Eine anschließende Nasentamponade stillt mögliche Blutungen und stabilisiert die wiederhergestellte Nasenform. Zusätzlich legt die Ärzt*in auf der äußeren Nase für etwa eine Woche einen Nasengips an.
Konservative Behandlung
Bei einem Bruch ohne verschobene Bruchstücke und ohne Veränderung der Nasenform kann unter Umständen auf eine Operation verzichtet werden.
Stattdessen reinigt und näht die Ärzt*in eventuelle Haut-, Schleimhaut- und Weichteilverletzungen. Des Weiteren erhält die Patient*in vorbeugend eine Tetanusschutzimpfung und ein Antibiotikum zum Schutz vor anderen bakteriellen Wundinfektionen.
Behandlungskomplikationen
Eine mögliche Folge von Operationen an der Nasenscheidewand ist eine Septumperforation, also ein Loch in der Nasenscheidewand, das die beiden sonst getrennten Nasenhaupthöhlen miteinander verbindet.
Die Septumperforation äußert sich durch eine Austrocknung der Nasenschleimhaut mit verstärkter Borkenbildung und wiederholtem Nasenbluten, seltener auch durch Pfeifgeräusche bei der Atmung. Kleinere bis mittlere Löcher in der Nasenscheidewand verschließt die Ärzt*in durch einen kleinen Eingriff.
Ihr Apotheker empfiehlt
Was Sie selbst tun können
Kühlen. Kühlen Sie nach Verletzungen oder einem Schlag auf die Nase diese sofort und suchen Sie beim geringsten Verdacht auf einen Nasenbeinbruch eine Ärzt*in auf. Sollte die Nase stark bluten, neigen Sie auf dem Weg zur Ärzt*in Ihren Kopf nach vorne, damit das Blut nicht in den Rachen fließt.
Geeignete Medikamente
Schmerzmittel. Im Zusammenhang mit dem Nasenbeinbruch auftretende Schmerzen können Sie nach Rücksprache mit Ihrer behandelnden Ärzt*in mit schmerzstillenden und gleichzeitig anti-entzündlich wirksamen Medikamenten (z. B. mit dem Wirkstoff Ibuprofen) lindern. Mittel mit Acetylsalicylsäure eignen sich nicht, da sie die Blutungsgefahr steigern. Bei behinderter Nasenatmung helfen schleimhautabschwellende Nasentropfen oder -sprays.
Nasenbluten
Nasenbluten (Epistaxis): Plötzlich einsetzender Blutaustritt aus einem oder beiden Nasenlöchern, meist durch Verletzungen der gefäßreichen Nasenschleimhaut.
Häufigste Ursachen sind Gewalteinwirkung oder starke Trockenheit der Nasenschleimhaut. Nasenbluten ist meist harmlos und führt nur in äußerst seltenen Fällen zum Verbluten – viel reeller ist die Gefahr, dass das Blut aus Versehen eingeatmet wird oder in den Magen gelangt und Übelkeit hervorruft.
Hinweis: Die Blutverluste aus der Nase werden in aller Regel überschätzt (schon 5 Milliliter können ein Taschentuch durchtränken). Daher sehen Blutungen aus der Nase fast immer dramatischer aus als sie sind.
Symptome und Leitbeschwerden
- Leichte bis starke Blutung aus der Nase
Wann zum Arzt
In den nächsten Tagen, wenn
- wiederholt Nasenbluten auftritt.
Sofort, wenn
- Nasenbluten die Folge einer Gewalteinwirkung auf Kopf oder Nase ist.
- die Blutung nach 30 Minuten (bei Kindern nach 20 Minuten) nicht zum Stillstandkommt.
Die Erkrankung
Zu den Aufgaben der Nasenhöhle gehört das Anwärmen der Atemluft. Dazu ist die Nasenschleimhaut mit einem dichten Geflecht von Blutgefäßen durchzogen. Häufigste Quelle von Nasenbluten ist der Locus Kiesselbachii, eine besonders gefäßreiche Gegend im Bereich der Nasenscheidewand.
Ursachen
- Folge von Gewalteinwirkung, z. B. bei einem Nasenbeinbruch oder bei Kleinkindern durch „Nasebohren“ oder einen Fremdkörper in der Nase.
- Austrocknen der Nasenschleimhaut durch trockene Raumluft (überheizte Räume im Winter, Klimaanlagen im Sommer) oder virale sowie allergische Entzündungen der Nasenschleimhaut. Oft heilen die betroffenen Stellen schlecht ab, sodass gebildeter Schorf immer wieder abreißt und es wiederholt zu Nasenbluten kommt.
- Seltener: Nasenscheidewandverbiegung, starker Bluthochdruck, fieberhafte Infektionen (z. B. Masern) und Blutgerinnungsstörungen bzw. Einnahme gerinnungshemmender Medikamente.
Diagnosesicherung
Die Ärzt*in untersucht die Nase endoskopisch, um die Blutungsquelle zu identifizieren. Dabei achtet sie besonders auf trockene und rissige Stellen der Nasenschleimhaut.
Besteht der Verdacht, dass eine innere Erkrankung das Nasenbluten verursacht hat, kommen internistische Untersuchungen wie ein Blutbild, die Bestimmung der Gerinnungsfaktoren oder eine Blutdruckmessung hinzu.
Behandlung
Hat die Ärzt*in die Blutungsquelle gefunden, verschließt sie sie durch Verätzung mit Silbernitrat oder mit einem Laser. Manchmal reicht auch schon ein abschwellendes Nasenspray, um die Gefäße zusammenzuziehen.
Lässt sich keine Blutungsquelle identifizieren, die gezielt verschlossen werden kann, muss die Nase tamponiert werden. Dazu führt die Ärzt*in einen mit Salbe getränkten Gazestreifen (z. B. Tampograss®) oder einen speziellen Gel-Schaum in die Nase ein.
Sind zugrunde liegende innere Erkrankungen wie z. B. Gerinnungsstörungen oder fieberhafte Infekte für das Nasenbluten verantwortlich, werden diese ebenfalls behandelt.
Prognose
Nasenbluten ist in den allermeisten Fällen lästig, aber harmlos. Liegt eine Grunderkrankung vor, muss diese natürlich behandelt werden. Das bei Kindern häufige „normale“ Nasenbluten tritt mit zunehmendem Alter immer seltener auf, weil die Gefäße robuster werden.
Ihr Apotheker empfiehlt
Was Sie selbst tun können
Erstmaßnahmen. Nasenbluten ist ein häufiges, meist harmloses Symptom, das Sie in der Regel ohne ärztliche Hilfe stoppen können. Als Erstmaßnahme setzen Sie sich aufrecht hin, um die Blutzufuhr zum Kopf zu mindern. Beugen Sie den Kopf leicht nach vorn, damit das Blut nicht den Rachen hinunterläuft und Sie es nicht verschlucken. Das Blut, das in den Mund gerät, spucken Sie am besten aus. Nun drücken Sie beide Nasenflügel mit Daumen und Zeigefinger über zehn Minuten hinweg fest gegen die Nasenscheidewand. Ein kalter Lappen oder ein Eisbeutel im Nacken helfen zusätzlich. Blutet die Nase nach diesen Maßnahmen noch immer, drücken Sie nochmals zehn Minuten lang die Nase zusammen. Lässt sich die Blutung nach einer halben Stunde nicht stillen, ist es Zeit, eine Ärzt*in aufzusuchen.
Geeignete Medikamente
Empfindliche Nasenschleimhaut können Sie vorbeugend mit Vaseline oder einer speziellen Nasensalbe (z. B. Bepanthen® Augen- und Nasensalbe mit Dexpanthenol oder GeloSitin® mit Sesamöl) eincremen.
Prävention
Kreislauf stärken. Viele Menschen neigen lebenslang zum Nasenbluten. An der Nasenschleimhaut sind die Wände der Blutgefäße extrem dünn, und kleinste Irritationen reißen ein solches Gefäß leicht auf. Kinder verletzen meist beim Nasebohren die Gefäße – bei Erwachsenen ist es eher Stress, eine Erkältung oder eine andere Erkrankung, die sich auf diese Weise ankündigt. Wer an allzu häufigem Nasenbluten leidet, sollte versuchen herauszufinden, welche Faktoren das Nasenbluten auslösen. Viele profitieren spürbar von allgemein kreislaufstärkenden Maßnahmen wie regelmäßigen Saunabesuchen oder Ausdauersport.
Luft befeuchten. Außerdem empfiehlt es sich, die Raumluft möglichst feucht zu halten. Vor allem im Winter haben zentralgeheizte oder klimatisierte Räume zu trockene Luft (relative Luftfeuchtigkeit < 50 %), Abhilfe schaffen Verdunstungsgefäße auf Heizkörpern oder auch große Topfpflanzen. Die Luftfeuchtigkeit steigt auch, wenn Sie die Räume nur moderat heizen – denn mit jedem Grad über 20 °C sinkt die relative Luftfeuchtigkeit um einige Prozent.
Wer seine Nasenschleimhäute von innen befeuchten möchte, kann seine Nase regelmäßig mit Hilfe einer Nasendusche durchspülen. Viele Patient*innen empfinden dabei vor allem Meersalzwasser als angenehm. Zusatzeffekt der Nasendusche: Allergene, Keime und Fremdkörper werden dabei gleich mit entfernt.
Nasenfurunkel
Nasenfurunkel: Tief sitzende eitrige, bakterielle Entzündung im Bereich der Nasenspitze oder des Naseneingangs.
Der Nasenfurunkel ist eine schmerzhafte, bis zu einigen Zentimetern große, harte und gerötete Schwellung mit zentralem Eiterpfropf. Häufig ist auch die Umgebung bis hin zur Oberlippe geschwollen.
Symptome und Leitbeschwerden
- Gerötete, schmerzhafte und sehr druckempfindliche Schwellungen im Bereich der Nasenspitze und des Naseneingangs
- Eventuell geschwollene Oberlippe
- Eventuell Fieber.
Wann zum Arzt
Am nächsten Tag bei
- Verdacht auf einen Nasenfurunkel.
Sofort, wenn
- Druckschmerz im inneren Augenwinkel besteht (Verdacht auf Thrombose).
Die Erkrankung
Krankheitsentstehung
Ein Nasenfurunkel entwickelt sich in aller Regel als Folge einer eitrigen Haarbalgentzündung, die zumeist durch Staphylokokken verursacht wird. Zunächst bilden sich um ein Haar herum oder in seiner unmittelbaren Nähe oberflächliche gerötete, schmerzhafte Knötchen mit einer gelblich-grünen Pustel. Ein Furunkel entsteht, wenn die eitrige Entzündung in die tiefe Umgebung des Haarfollikels wandert.
Risikofaktoren
Ein erhöhtes Risiko haben Menschen mit allgemeiner Abwehrschwäche, z. B. bei Diabetes, HIV-Infektion, einer Behandlung mit Zytostatika oder Schäden der Haut.
Komplikationen
Das Nasenfurunkel kann lebensgefährliche Komplikationen auslösen, wenn über das abfließende venöse Blut Staphylokokken in die Blutbahn des Kopfs gelangen und dort zu einer Venenentzündung, einer Hirnsinusvenenthrombose oder Hirnhautentzündung führen.
Hinweis: Nie an einem Furunkel im Gesichtsbereich herumdrücken. Durch das Quetschen können die staphylokokkenhaltigen Eiteransammlungen in nahe gelegene Venen gelangen und im Gehirn lebensgefährliche Komplikationen hervorrufen.
Diagnosesicherung
Furunkel haben ein charakteristisches Aussehen, sodass der Arzt sie mit bloßem Auge erkennt.
Behandlung
Pharmakotherapie
Zur Bekämpfung der Staphylokokken sind hoch dosierte Antibiotikagaben unumgänglich, beispielsweise mit Flucloxacillin, das mehrmals täglich in eine Armvene gespritzt wird. Gleichzeitig werden mehrmals täglich antibiotikahaltige Salben mit dem Wirkstoff Chlortetracyclin auf den Furunkel und dessen Umgebung aufgetragen.
Operative Behandlung
Bei Verdacht auf eine Venenentzündung erfolgt eine operative Durchtrennung der betroffenen Vene, denn es gibt eine venöse Verbindung zwischen Gesicht und Gehirn. Gelangen über diese venöse Verbindung Keime in das Gehirn, drohen Sinusvenenthrombosen oder Hirnabszesse.
Weitere Maßnahmen
Nicht zuletzt soll der Patient die Oberlippe so ruhig wie möglich halten, um die Verschleppung der Keime zu verhindern. Das bedeutet: flüssige oder breiige Nahrung und wenig sprechen.
Prognose
Furunkel heilen bei rechtzeitiger Behandlung meist problemlos aus. Nur bei großen Furunkeln bleibt manchmal eine Narbe zurück.
Ihr Apotheker empfiehlt
Ein Nasenfurunkel ist aufgrund der Gefahr einer Keimverschleppung in das Gehirn keine Bagatelle. Lassen Sie die Finger vom Furunkel, quetschen oder stechen Sie nicht daran herum. Befolgen Sie die Anweisungen Ihres Arztes, vor allem bei der Einnahme eines verschriebenen von Antibiotikums. Suchen Sie bei Schmerzen im inneren Augenwinkel unverzüglich Ihren Arzt auf. Begleitend zur verordneten Therapie können Sie zudem auf folgende Maßnahmen zurückgreifen:
Was Sie selbst tun können
Phototherapie. Eine 10- bis 15-minütige Bestrahlung mit Rotlicht oder mit keimtötendem UV-Licht wirkt sich mitunter positiv aus, ebenso wie Bestrahlungen zur allgemeinen Stärkung der Körperabwehr.
Komplementärmedizin
Physikalische Verfahren. Fangopackungen, Quarkwickel oder Umschläge mit Kaliumpermanganat helfen bei beginnender Schwellung. Zur Reifung des Furunkels eignen sich heiße Kompressen und Kamillenbäder. Heilerde-Auflagen vermindern den Juckreiz und verkürzen den Heilungsprozess. Dazu Heilerde mit 1 l Wasser oder Essig anrühren, einen halben Zentimeter dick auf die betroffene Hautpartie aufbringen, nach etwa einer halben Stunde wieder entfernen. Sofern Furunkel wiederholt auftreten, sind Kamille-Schwefel-Bäder mit Sole angezeigt.
Pflanzenheilkunde. Für die äußerliche Anwendung empfehlenswert – auch über Nacht – sind Salbenauflagen mit Mercurialis perennis (Waldbingelkraut). Sie wirken als Zugsalbe und das Furunkel schwillt ab. Ätherische Öle und Harze aus Rosmarin und Myrrhe sind desinfizierend und können, in Form von Salben aufgetragen, das Abheilen von oberflächlichen Entzündungen begünstigen. Um die Reifung zu beschleunigen, bieten sich Auflagen von Leinsamensäckchen (150 g gemahlener Leinsamen wird mit einem halben Liter Wasser gekocht und anschließend ausgedrückt), Kamillenblütentee-Säckchen und heiße Heublumensäckchen (aus der Apotheke) an. Auch Arnikaumschläge, Kamillencreme (Kamillosan®) oder Echinacea-Salbe oder Tinktur beschleunigen den Heilungsprozess. Zur Stimulation der Immunabwehr eignen sich Präparate aus Sonnenhut (Echinacin® Madaus) oder Kombinationspräparate wie Esberitox®.
Homöopathie. Das "homöopathische Messer" zur Entleerung von Furunkeln ist Myristica sebifera. Sofern das betroffene Hautareal heiß ist, wird Belladonna empfohlen, bei stechenden Schmerzen Hepar sulfuris und bei lange andauernder Erkrankung Silicea. Eine Alternative ist die Einnahme von Traumeel®S Tabletten, kombiniert mit Notakehl® D5-Tropfen.
Prävention
Nach der Rasur. Falls Sie als Mann häufiger unter Gesichtsfurunkeln leiden, sollten Sie nach der Rasur ihre Haut mit einem alkoholhaltigen Aftershave desinfizieren. Reinigen Sie Ihren Rasierer gründlich, damit sich darin keine Keime ansiedeln können und leihen Sie Ihren Rasierer nicht anderen aus.
Hygiene. Gute Hygiene hilft ebenfalls gegen wiederkehrende Nasenfurunkel. Waschen Sie Ihre Hände und Ihr Gesicht regelmäßig und fassen Sie sich möglichst selten ins Gesicht. Handtücher und Kopfkissen häufig wechseln und diese bei mindestens 60 °C waschen. Wenn Sie immer wieder unter Furunkeln leiden ist ein Arztbesuch empfehlenswert. Furunkel sind manchmal Zeichen eines geschwächten Immunsystems oder einer chronischen Erkrankung wie Diabetes mellitus.
Nasennebenhöhlenentzündung
Nasennebenhöhlenentzündung (Sinusitis): Akute oder chronische Entzündung der Schleimhaut der Nasennebenhöhlen.
Während eine akute Nasennebenhöhlenentzündung meist als Folge eines Erkältungsschnupfens auftritt, entwickelt sich die chronische Form in aller Regel aus einer nicht ausgeheilten akuten Nasennebenhöhlenentzündung oder einem anhaltenden allergischen Schnupfen. Begünstigend wirken anatomische Veränderungen innerhalb der Nase.
Symptome und Leitbeschwerden
- Behinderte Nasenatmung
- Ständiger Sekretfluss im Rachen.
Akute Form:
- Eitriges (gelblich-grünes) Nasensekret
- Beeinträchtigtes Allgemeinbefinden, eventuell auch Fieber
- Kopfschmerzen (Schmerzzunahme beim Bücken) im Bereich der betroffenen Nasennebenhöhle und ihrer Umgebung.
Chronische Form:
- Dünnflüssiges Sekret
- Fluktuierende Kopfschmerzen (mal mehr, mal weniger)
- Verlust an Leistungsfähigkeit
- Chronische Müdigkeit.
Wann zum Arzt
Am nächsten Tag, wenn
- oben genannte Leitbeschwerden auftreten.
Heute noch, wenn
- sich die Haut im Bereich von Nase, Augen oder Stirn rötet und anschwillt.
Sofort, wenn
- starke Kopfschmerzen, Lichtempfindlichkeit, Druck auf dem Auge oder Beeinträchtigung des Sehvermögens, Reizbarkeit und/oder starke Müdigkeit auftreten.
Die Erkrankung
Krankheitsentstehung
Bei einer Nasennebenhöhlenentzündung kommt es zu einem Verschluss der Engstellen (Ostien) zwischen Nasenhöhle und Nebenhöhlen, wodurch der Schleim aus den Nebenhöhlen nicht mehr abfließt. Es entsteht ein Sekretstau, in dem sich Bakterien leicht vermehren und eitrigen Nasenausfluss und andere Beschwerden auslösen.
Es können sich eine, mehrere oder alle Nebenhöhlen entzünden. Das System der Nasennebenhöhlen hat in der Nähe der Siebbeinzellen eine natürliche Engstelle (siehe Abbildung): Wenn sich die Schleimhaut in den Siebbeinzellen entzündet und anschwillt, blockiert sie den Schleimabfluss aus Stirn- und Kieferhöhle. Obwohl die Entzündung zunächst nur in den Siebbeinzellen sitzt, breitet sie sich so auch auf die anderen Nasennebenhöhlen aus.
Am häufigsten betroffen sind beim Erwachsenen in absteigender Reihenfolge Kieferhöhle, Siebbeinzellen, Stirnhöhle und Keilbeinhöhle. Bei Kindern bereiten in der Regel nur die Siebbeinzellen Beschwerden, weil sich das übrige Nasennebenhöhlensystem noch in der Entwicklung befindet.
Ursachen
Eine akute Nasennebenhöhlenentzündung tritt meist als Folge eines Erkältungsschnupfens auf, wenn die virale Entzündung der Nasenschleimhaut auf die Nasennebenhöhlen übergeht und dort die Schleimhäute anschwellen lässt. Auch ein allergischer Schnupfen, Nasenscheidewandverbiegungen, Rachenpolypen oder vergrößerte Nasenmuscheln können die Öffnungen der Nasennebenhöhlen verschließen und eine Nasennebenhöhlenentzündung hervorrufen.
Seltenere Ursachen sind Zahnerkrankungen (dentogene Sinusitis, Verdacht insbesondere bei einseitigem Geschehen), Druckschwankungen beim Fliegen oder Tauchen (Barosinusitis) oder das Eindringen von Krankheitserregern beim Schwimmen (Badesinusitis).
Verlauf
Besteht eine Nasennebenhöhlenentzündung länger als acht Wochen oder treten akute Beschwerden viermal jährlich oder noch häufiger auf, liegt eine chronische Nasennebenhöhlenentzündung vor. Sie bleibt häufig lange Zeit unerkannt, weil die Beschwerden weniger stark ausgeprägt sind als bei der akuten Form. Am häufigsten sind die Kieferhöhlen und die Siebbeinzellen betroffen.
Komplikationen
In seltenen Fällen kommt es zu ernsten Komplikationen, z. B. wenn die Entzündung auf die Augenhöhle (Orbitalphlegmone), die Gehirnhaut (Meningitis) oder das Gehirn (Enzephalitis) übergeht. Warnsymptome für eine Mitbeteiligung von Hirnhaut oder Gehirn sind starke Kopfschmerzen, Lichtempfindlichkeit, Reizbarkeit und starke Müdigkeit.
Diagnosesicherung
Während eine akute Nasennebenhöhlenentzündung meist mit einer Erkältung einhergeht, werden bei Verdacht auf die chronische Form weitere Untersuchungen nötig. So betrachtet der Arzt das Naseninnere einschließlich der Eingänge zwischen Nasenhaupt- und Nasennebenhöhlen bei einer Nasenspiegelung oder -endoskopie. Eine Röntgenaufnahme und/oder ein CT der Nasennebenhöhlen sichern die Diagnose bzw. schließen andere Ursachen der Beschwerden (z. B. einen Tumor) aus. In einigen Fällen folgt zusätzlich ein Allergietest.
Behandlung
Pharmakotherapie bei akuter Nasennebenhöhlenentzündung
Erstes Ziel der Behandlung ist, die Belüftung der Nasennebenhöhlen zu verbessern und den Schleim zum Abfließen zu bringen. Dabei helfen abschwellende Nasentropfen oder -sprays oder, wenn die Wirkung nicht ausreicht, eine so genannte hohe Einlage. Dafür wird eine mit abschwellenden Nasentropfen getränkte Watte für zehn Minuten hoch in den mittleren Nasengang geschoben. Solche Nasentropfen und -sprays sollte man nicht länger als zehn Tage anwenden.
Häufig empfiehlt der Arzt zusätzlich schleimlösende Medikamente (z. B. Acetylcystein wie in ACC 600®) oder ein ätherisches Öl wie in Gelomyrtol®, die den Abfluss des Sekrets anregen. Allerdings konnten Studien keinen abschwellenden Effekt durch die Wirkstoffe Acetylcystein und Ambroxol (z. B. Mucosolvan®, AmbroHexal®) nachweisen. Myrtol hat sich mittlerweile in etlichen klinischen Studien als wirksam bei akuter Nasennebenhöhlenentzündung erwiesen. Auch die kombinierte Gabe von Eisenkraut-, Enzian-, Holunder-, Sauerampfer- und Schlüsselblumenextrakt (wie z. B. in Sinupret®) lindern Symptome. Senfölglukoside – pflanzliche Wirkstoffe, die natürlicherweise in Kohl, Brokkoli oder Kapuzinerkresse vorkommen – helfen effektiv. Diese sollten aber nicht in hohen Dosen eingenommen werden, da sie einen Kropf verursachen können.
Bei schweren Verlaufsformen mit bakterieller Infektion, Fieber und erheblicher Einschränkung des Allgemeinbefindens verordnet der Arzt ein Antibiotikum: Amoxicillin (z. B. Amoxypen®) ist hier Mittel der Wahl. Schmerzmittel wie Paracetamol, Ibuprofen oder Diclofenac sollten nur bei Gesichts- oder Kopfschmerzen eingenommen werden.
Pharmakotherapie bei chronischer Nasennebenhöhlenentzündung
Da abschwellende Nasentropfen und -sprays nur kurzfristig eingenommen werden sollten, eignen sie sich nicht für den Einsatz bei chronischer Nasennebenhöhlenentzündung. Hier wird zunächst mit schleimlösenden Medikamenten und kortisonhaltigen Nasensprays (z. B. Nasonex® oder Pulmicort®) behandelt. Wenn diese Maßnahmen auch nach mehreren Wochen keine Heilung bringen, erweitert ("fenstert") der Arzt in einer endoskopischen Operation die Ausführungsgänge der Nasennebenhöhlen und verbessert so die Belüftung und den Abfluss. Die Alternative dazu ist eine Kombinationstherapie mit Antibiotika und Steroiden. Mittel der Wahl ist hier ein Aminopenicillin kombiniert mit einem Beta-Laktamasehemmer. Steht diese Behandlungsmöglichkeit nicht zur Verfügung oder schlägt die Behandlung nicht an, kann als Reservemittel ein Fluorchinolon verabreicht werden.
Weitere Maßnahmen
Falls eine Nasenscheidewandverbiegung vorliegt oder Polypen in den Nasennebenhöhlen den Sekretabfluss erschweren, sollten sie ebenfalls beseitigt werden.
Bei allergischer Nasennebenhöhlenentzündung kann die zusätzliche Einnahme von Antihistaminika vorteilhaft sein.
Ihr Apotheker empfiehlt
Was Sie selbst tun können
Kipp-Test.Ob die Nasennebenhöhlen bei einer Erkältung betroffen sind, finden Sie mit einem einfachen Test heraus: Kippen Sie den Kopf nach vorn unten. Wenn Sie dabei ein Druck- bzw. Schmerzgefühl im vorderen Kopfbereich verspüren, liegt wahrscheinlich eine Nasennebenhöhlenentzündung vor. Bei einer Kieferhöhlenentzündung spüren Sie Schmerzen in der Stirn- und Oberkieferregion, bei einer Siebbeinzellenentzündung in der Stirn sowie um Auge und Nasenwurzel und bei einer Stirnhöhlenentzündung in der Stirn und möglicherweise um das Auge. Eine Keilbeinhöhlenentzündung äußert sich durch einen starken Schmerz im Zentrum des Kopfs.
Inhalationen.Ein bewährtes Hausmittel sind Dampfinhalationen mit getrockneten Kamillenblüten bzw. mit Kamillenkonzentrat (z. B. Kamillosan®) oder mit Meersalz (1 EL Meersalz auf 1 l heißes Wasser). Auch Salben, die Eukalyptusöl enthalten (z. B. Pinimenthol Erkältungssalbe®) eignen sich zur Inhalation.
Trinken.Trinken Sie reichlich, z. B. Kräutertees mit Kamille, Pfefferminze oder Thymiankraut.
Auflagen.Kalte Quarkauflagen, die auf Stirn und/oder Wangen gelegt werden, lindern in der akuten Phase die Druckbeschwerden; später sind warme Auflagen sinnvoller, z. B. ein in warmem Zitronenwasser (den Saft einer Zitrone auf 1/4 l heißes Wasser) getränkter Waschlappen.
Geeignete Medikamente
Nasentropfen & Schleimlöser.Neben schleimhautabschwellenden Nasentropfen und -sprays erleichtern schleimlösende Wirkstoffe wie Myrtol (z. B. Gelomyrtol®) oder pflanzliche Kombinationspräparate (z. B. Enzianwurzel, Schlüsselblumen, Gartensauerampferkraut, Holunderblüten und Eisenkraut in Sinupret®) den Heilungsprozess. Damit der Schleim besser abfließt, empfehlen manche Ärzte, zunächst die abschwellenden Nasentropfen und 10–20 Minuten später ein schleimlösendes Mittel einzunehmen.
Komplementärmedizin
Enzymtherapie. Das Enzym Bromelain (z. B. Bromelain POS®), das aus dem Stamm der Ananaspflanze gewonnen wird, soll eine entzündungshemmende, abschwellende und schleimlösende Wirkung haben und wird inzwischen auch von einigen Schulmedizinern bei Nasennebenhöhlenentzündungen empfohlen. Ein Wirknachweis steht bislang aber noch aus.
Phytomedizin. Cineol (z. B. Soledum® Kapseln), ein Naturwirkstoff aus Limonen, hat ebenfalls eine schleimlösende und bakterienabtötende Wirkung. Bei In-vitro-Studien wurde auch eine virenhemmende Wirkung festgestellt.
Homöopathie. In der Homöopathie häufig verordnete Akutmittel sind – je nach Sekretmenge und -beschaffenheit bzw. lokaler Symptomatik – z. B. Cinnabaris® bei zähem Schleim und Druckschmerzen im Bereich der Nasenwurzel, Gelsemium oder Luffa® bei gelber Nasensekretion und trockener Nasenschleimhaut. Eine individuell abgestimmte homöopathische Konstitutionstherapie empfiehlt sich bei wiederkehrenden Nasennebenhöhlenentzündungen bzw. bei chronischem Verlauf.
Akupunktur. In der Akutphase kann Akupunktur helfen, die Druckbeschwerden zu mildern und die Nasenatmung zu erleichtern, ihre eigentliche Domäne ist jedoch die chronische Form. Steht eine endoskopische Operation im Raum, ist die Akupunktur in den meisten Fällen allerdings keine Alternative.
Prävention
Stärken Sie die allgemeinen Abwehrkräfte, z. B. durch regelmäßige Saunabesuche, viel Bewegung an der frischen Luft, Wechselduschen und vitaminreiche Ernährung und halten Sie den Kopf im Winter warm. Wenn Sie Raucher sind, erwägen Sie aufzuhören, denn Rauchen trägt wesentlich zur Entstehung von Nebenhöhlenentzündungen bei.
Bei Erkältungsschnupfen sollten Sie die Nase nur mit wenig Druck (am besten immer nur ein Nasenloch) schnäuzen, hoher Druck bringt bakterienhaltigen Schleim oft erst bis in die Nebenhöhlen. In Gesellschaft nicht höflich, aber durchaus empfehlenswert ist es, den Nasenschleim hochzuziehen anstatt ihn auszuschnäuzen.
Nasenscheidewandverbiegung
Nasenscheidewandverbiegung (Septumdeviation): Angeborene oder (z. B. durch einen Unfall) erworbene Verbiegung der Nasenscheidewand.
Viele Menschen haben eine mehr oder weniger starke angeborene Verbiegung der Nasenscheidewand. Behandlungsbedarf besteht jedoch nur, wenn Beschwerden auftreten.
Symptome und Leitbeschwerden
- Behinderte Nasenatmung
- Eventuell Riechstörungen
- Schnarchen, Schlafstörungen
- Eventuell häufige Nasennebenhöhlenentzündungen und Kopfschmerzen.
Wann zum Arzt
Demnächst, wenn
- die Nasenatmung auch ohne Schnupfen dauerhaft behindert ist.
- Riechstörungen auftreten.
Die Erkrankung
Krankheitsentstehung
Grundsätzlich sind bei nahezu jedem Menschen angeborene Verkrümmungen der Nasenscheidewand nachweisbar. Aber nur bei stärkerer Ausprägung führen diese zu Beschwerden: allen voran ein behinderter Einstrom der Atemluft in die Nase, des Weiteren nächtliches Schnarchen, Riechstörungen, häufige Infekte, Nasennebenhöhlenentzündungen sowie Kopfschmerzen. Wenn die Betroffenen die behinderte Nasenatmung durch Mundatmung ausgleichen, trocknet die Rachenschleimhaut aus und wird anfälliger gegenüber einer Angina und Kehlkopfentzündungen. Angeborene Nasenscheidewandverbiegungen sind häufig mit Fehlformen der äußeren Nase verbunden, z. B. einer Schief- oder Höckernase.
Erworbene Form. Wird eine Nasenscheidewandverbiegung durch einen Unfall (z. B. Schlag auf die Nase beim Sport oder einer Schlägerei) erworben, ist sie Folge eines Nasenbeinbruchs.
Diagnosesicherung
Der Arzt untersucht das Naseninnere und den Stand der Nasenscheidewand bei einer Nasenendoskopie und bestimmt die Atmungsbehinderung mit einer Nasendurchflussmessung.
Behandlung
Operative Behandlung
Macht die Verformung der Nasenscheidewand Beschwerden oder ist sie ästhetisch sehr störend, ist eine operative Nasenscheidewandbegradigung (Septumplastik) sinnvoll. Bei dieser Operation löst der Arzt schief stehende Knorpel- und Knochenstücke ab und stellt sie begradigt wieder ein. Wenn gewünscht korrigiert er dabei Formfehler der äußeren Nase gleich mit.
Die Nasenscheidewand von Kindern und Jugendlichen befindet sich noch im Wachstum. Daher werden in dieser Altersgruppe operative Korrekturen nur selten und – wenn überhaupt – sehr zurückhaltend durchgeführt.
Ihr Apotheker empfiehlt
Nach der Nasen-OP. Nach einer Nasenoperation fördern Sie den Heilungsprozess, indem Sie auf Nikotin verzichten. Zur Vermeidung einer Infektion verschreibt Ihnen der behandelnde Arzt in der Regel ein Antibiotikum für 5 bis 7 Tage - nehmen Sie dieses regelmäßig wie verordnet ein.
Zwei Wochen lang dürfen Sie die Nase nicht schnäuzen. Tupfen Sie Ihre Nase nur vorsichtig ab, wenn Blut oder Sekret austritt.
Schleimhäute befeuchten.Gegen trockene Schleimhäute hilft Dexpanthenol (z. B. Bepanthen® Augen- und Nasensalbe) oder Sesamöl (z. B. GeloSitin®). Auch Meerwasser-Nasenspray dürfen Sie mehrmals täglich zur Befeuchtung der Schleimhäute anwenden. Eine Woche nach der Operation können Sie nach Rücksprache mit Ihrem Arzt die Nase auch wieder mit der Nasendusche spülen.
Schnupfen
Schnupfen (Rhinitis): Entzündung der Nasenschleimhaut mit Ausfluss von Nasensekret und behinderter Nasenatmung.
Schnupfen ist wohl die häufigste akute Erkrankung überhaupt. Da neben den Schleimhäuten der Atemwege auch die Nasennebenhöhlen fast immer in irgendeiner Form mitbeteiligt sind, sprechen viele Ärzte statt von Rhinitis grundsätzlich von einer Rhinosinusitis.
Der Arzt unterscheidet dabei:
- Erkältungsschnupfen (akute Rhinosinusitis oder kurz ARS): Virusbedingte Entzündung der Nasenschleimhaut. Fast jeder Mensch leidet ein oder mehrere Male im Jahr unter Erkältungsschnupfen. Typisch ist immer eine laufende Nase (Rhinorrhoe) mit Ausfluss von Nasensekret und eine behinderte Nasenatmung (verstopfte Nase).
- Rezidivierende akute Rhinosinusitis: Auftreten wiederholter Episoden von Erkältungsschnupfen in einer Saison.
- Chronischer Schnupfen (chronische Rhinosinusitis oder kurz CRS): Über mehr als 3 Monate anhaltende Entzündung der Nasenschleimhaut.
- Heuschnupfen: Vom virusbedingten Schnupfen zu unterscheidende Art des Schnupfens, bei dem die Entzündung der Nasenschleimhaut als Folge einer Pollenallergie auftritt (näheres siehe allergischer Schnupfen).
Symptome und Leitbeschwerden
Akute Rhinosinusitis
- Beginn meistens mit Niesreiz und leichtem Jucken in der Nase
- Ausfluss von erst dünnflüssigem und dann zunehmend zähflüssigem Nasensekret, das sowohl nach vorne (Nasenlaufen) wie nach hinten (in den Rachenraum) abfließt
- Behinderung der Nasenatmung
- Hautrötung am Naseneingang ("Schnupfennase")
- Schmerzhafte Verspannung der Gesichtshaut
- Kopfschmerz sowie Druckschmerz über der Stirn- bzw. Kieferhöhle, Zunahme der Schmerzen beim Vornüberbeugen
- Andere Erkältungssymptome wie Halsschmerzen, Husten, Abgeschlagenheit, Gliederschmerzen
- Nur gelegentlich leichtes Fieber.
Chronische Rhinosinusitis
- Weniger ausgeprägte Beschwerden als bei der akuten Rhinosinusitis, die aber monate- oder sogar jahrelang bestehen
- Kein Fieber, keine sonstigen Erkältungssymptome.
Wann zum Arzt
In den nächsten Tagen, wenn
- der Schnupfen sich nach sieben Tagen nicht gebessert hat.
Heute noch, wenn
- der Schnupfen mit hohem Fieber, Glieder- und Kopfschmerzen und starkem Krankheitsgefühl einhergeht – wahrscheinlich liegt dann eine Virusgrippe vor.
Gar nicht, wenn
- ein akuter Schnupfen besteht, der nicht schlimmer ist als vorhergehende.
Die Erkrankung
Krankheitsentstehung
Erkältungsschnupfen. Er wird in der Regel durch Viren verursacht und kann vom Arzt in der Praxis nicht sicher von einer Erkältung oder einem grippalen Virusinfekt unterschieden werden. Er tritt vorrangig in den Herbst- und Wintermonaten auf, da Frieren und Unterkühlung die Infektanfälligkeit erhöhen. Ein Schnupfen im Rahmen einer Erkältung ist zwar lästig, in aller Regel jedoch harmlos und nach etwa einer Woche wieder vorbei.
Erkältungs- und Grippeviren werden über die Atemluft (Tröpfcheninfektion) oder beim Händeschütteln (Schmierinfektion) übertragen. Etwa 1–4 Tage nach Eindringen der Viren in die Nasenschleimhaut bricht der Erkältungsschnupfen aus. Er beginnt mit einem kurzen trockenen Vorstadium. Das allmähliche Anschwellen der Nasenschleimhaut behindert zunehmend die Nasenatmung. Nun fängt die Nase an zu laufen, anfangs wässrig (manchmal mit Blutspuren) und nach etwa 2–3 Tagen zähflüssig-schleimig. Außerdem ist das Riechvermögen eingeschränkt, die Sprache klingt nasal und das Allgemeinbefinden ist beeinträchtigt. Innerhalb von 1 Woche, spätestens 2 Wochen, verschwinden die Symptome vollständig.
Chronischer Schnupfen. Er wird ausgelöst durch Schäden an der Nasenschleimhaut, selten auch durch Tumoren im Nasen-Rachen-Raum oder eine verkrümmte Nasenscheidewand.
Sehr häufig führt der übermäßige Gebrauch von abschwellenden Nasentropfen oder -sprays zum chronischen Schnupfen, daneben sind chemische und thermische Faktoren wie Luftverschmutzung oder Alkohol, Allergien oder Krankheitserreger Auslöser. Bei Dauergebrauch von Nasentropfen und -sprays schwillt die Schleimhaut beim Abklingen der Wirkung als Gegenreaktion verstärkt an. Dann erscheint die Nase verstopfter als zuvor (Rhinitis medicamentosa) und der Patient nimmt erneut Nasentropfen. Langfristige Folgen sind ein Austrocknen und andere Schäden der Nasenschleimhaut.
Risikofaktoren
Folgende Risikofaktoren sind bei der akuten Rhinosinusitis von Bedeutung:
- Aufenthalt an Orten mit hohem Infektionsrisiko wie Kindergärten im Winter, Kinderarztpraxen im Winter, überfüllten Straßenbahnen und Bussen
- Bewegungsmangel
- Allergien
- Einnahme von Medikamenten, die das Immunsystem schwächen wie Kortison, Zytostatika, Medikamente gegen die Abstoßung von Transplantaten
- Nach Bestrahlung einer Tumorerkrankung
- Mangel an Vitaminen (umstritten).
Komplikationen
Auf der durch Viren geschädigten Schleimhaut können sich leicht Bakterien ansiedeln, erkennbar am eitrigen (gelblich-grün verfärbten) Nasensekret. Deshalb wächst sich ein Schnupfen häufig zu einer Nasennebenhöhlenentzündung oder Mittelohrentzündung aus. In seltenen Fällen drohen eine Kehlkopf-, Luftröhren- und Bronchienentzündung.
Diagnosesicherung
Akute Rhinosinusitis. Ergibt sich aus der Anamnese der Verdacht auf eine akute Rhinosinusitis, sind für den Hausarzt der allgemeine klinische Eindruck, die Messung der Körpertemperatur, die Inspektion von Mund- und Rachenraum sowie Druck- und Klopfschmerz über Kiefer- bzw. Stirnhöhlen entscheidend.
Bei Patienten mit akuter Rhinosinusitis oder rezidivierender akuter Rhinosinusitis und starken Schmerzen bestimmt der Hausarzt die Blutkörperchensenkung und/oder CRP, um ohne aufwändige weitere Diagnostik auf eine bakterielle Mitbeteiligung und damit die Indikation zur Antibiotikatherapie zu schließen.
Differenzialdiagnosen beim Baby oder Kleinkind. Besteht bei Säuglingen und Kleinkindern ein einseitiger Schnupfen, sollte immer auch ein Fremdkörper in der Nase in Betracht gezogen werden. Ansonsten sind allergische Ursachen zu bedenken und ggf. durch Allergietests auszuschließen.
Chronische Rhinosinusitis. Bei Verdacht auf chronische Rhinosinusitis, also bei einem hartnäckigen Schnupfen, wird der Hausarzt zum HNO-Arzt überweisen. Dieser kann mit speziellen Instrumenten (Rhinoskop) die Nasenhöhle und die Nasennebenhöhlen einsehen. Bildgebende Diagnoseverfahren wie die Computertomografie sind nur in Einzelfällen notwendig, etwa um Eiteransammlungen nachzuweisen.
Im Krankenhaus oder bei chronischen Begleiterkrankungen ist ein Abstrich des Nasensekrets erforderlich, um bakterielle Erreger und deren Ansprechen auf Antibiotika präzise nachzuweisen.
Besteht der Verdacht auf eine allergische Ursache – etwa bei jahreszeitlich wiederholt auftretendem Schnupfen –, sorgt ein Allergie-Test für Klärung.
Ärztliche Behandlung
Anhand der Untersuchungsergebnisse entscheidet der Arzt, was zu tun ist:
- Bei einem Erkältungsschnupfen ohne allergische Ursache und ohne bakterielle Mitbeteiligung empfiehlt er die Behandlung mit physiologischer Kochsalzlösung als Nasentropfen oder -spray. Rezeptfreie Erkältungsmittel und Bettruhe sind nicht notwendig, aber können die Beschwerden lindern (näheres siehe unten). Alle Schnupfenmedikamente haben eine begrenzte Wirksamkeit und kürzen den Verlauf der Erkrankung letztendlich nicht ab. Trotzdem lindern Sie die lästigen Beschwerden beim Schnupfen erheblich.
- Bei schwerem Verlauf (der dann klinisch eher einer Grippe als einem Schnupfen entspricht) und drohenden Komplikationen verordnet er einen antiviral wirksamen Neuraminidasehemmer, z. B. Oseltamivir; näheres siehe unter Grippe.
- Bei Anzeichen von bakteriellen Komplikationen wie einer eitrigen Bronchitis oder Lungenentzündung ist eine mehrtägige Antibiotikabehandlung erforderlich. Als Mittel der Wahl für die ambulante Behandlung gilt Amoxicillin 3 x 500 mg täglich oder ein Cephalosporin wie Cefuroxim 2 x 250 mg täglich. Bei der Behandlung im Krankenhaus sowie bei schweren Begleiterkrankungen werden oft andere Antibiotika eingesetzt. Näheres siehe unter akuter Bronchitis und Lungenentzündung.
- Die Therapie des chronischen Schnupfens ist schwierig. Am ehesten wirksam sind:
- Nasenspülungen mit mindestens 150 ml Kochsalzlösung, entweder als physiologische 0,9%ige Lösung, oder als leicht hypertone Lösung
- Kortison lokal appliziert als Nasensalbe
- In Einzelfällen sog. Biologicals oder ein chirurgischer Eingriff
- Die WHO empfiehlt die Anwendung der Akupunktur, ein wissenschaftlicher Beleg steht aber aus.
Ihr Apotheker empfiehlt
Was können Sie selbst tun?
Nasenduschen. Sinnvoll für die Therapie zu Hause sind mehrmals tägliche Nasenduschen mit Salzlösung. Salz bindet Wasser und befeuchtet so die Nasenschleimhaut. Für Nasenduschen gibt es spezielle Behälter, mit denen bei schräg geneigtem Kopf eine lauwarme Salzlösung in ein Nasenloch hineingegossen wird und zum anderen Nasenloch wieder herausläuft. In das Wasser gibt man Kochsalz in physiologischer Konzentration, also 4–5 Gramm pro 500 ml Wasser) oder vorgefertigte Portionsbeutel aus der Apotheke.
Inhalieren. Besonders bei Mitbeteiligung der Nasennebenhöhlen sind Dampfinhalationen mit heißem, fast kochendem Wasser mit oder ohne Zusätze von Kochsalz (1 Esslöffel Salz auf 1 Liter Wasser) oder ätherischen Ölen wie z. B. 2–3 Tropfen Eukalyptusöl wirkungsvoll.
Praxistipp: Entscheidend ist, dass der heiße Dampf tatsächlich in die Nase dringt, deshalb das Handtuch so tief wie möglich herunterhängen lassen, sodass es gerade noch möglich ist einzuatmen. Alternativ bietet sich ein Dampfinhalator an, den Sie in Ihrer Apotheke für wenig Geld kaufen können.
Hinweis: Ätherische Öle dürfen nicht im Gesichtsbereich von Säuglingen und Kleinkindern angewendet werden. Dies betrifft besonders Präparate, die Eukalyptusöl, Menthol und Kampfer enthalten.
Raumluft befeuchten. Schalten Sie – wenn möglich – die Ursachen der trockenen Nasenschleimhaut aus. Befeuchten Sie in Ihrer Wohnung und am Arbeitsplatz die Raumluft, z. B. mit wassergefüllten Schalen oder speziellen Luftbefeuchtern. Häufiges Lüften verbessert ebenfalls die Luftqualität.
Viel und heiß trinken. Reflektorisch wirken auch heiße Getränke, entweder Suppen oder Tees. Ideal sind Kräutertees mit entzündungshemmenden Bestandteilen (z. B. Kamille oder Salbei).
Geeignete Medikamente
Nasentropfen und -sprays. Sie sind für die Selbstbehandlung in der Apotheke frei erhältlich. Grundsätzlich unterscheidet man 2 verschiedene Typen:
- Nasensprays mit Salzlösungen (befeuchtende Nasensprays) tragen zum Abheilen der Schleimhäute bei und verflüssigen das zähflüssig-schleimige Nasensekret. So kann es von den Flimmerhärchen besser abtransportiert und auch leichter ausgeschnäuzt werden. Salzlösungen bewirken kein Abschwellen der Nasenschleimhaut, dafür aber auch keine Gewöhnung.
- Schleimhautabschwellende Nasentropfen (Dekongestiva) enthalten gefäßverengende Substanzen (z. B. Oxymetazolin oder Xylometazolin). Schleimhautabschwellende Nasentropfen verengen die kleinen Arterien in der Nasenschleimhaut, die dadurch abschwillt und aus der in der Folge weniger Wasser austritt. Die Nase wird dadurch für einige Stunden "frei". Daher sind diese Präparate zur Nacht eine nützliche Hilfe, vor allem wenn die behinderte Nasenatmung den Schlaf stört. Abschwellende Nasentropfen tragen jedoch nicht zum Abheilen des Schnupfens bei.
Hinweis: Auch wenn schleimhautabschwellende Nasentropfen meist gut wirken und gut vertragen werden, verwenden Sie sie nie länger als 3–5 Tage hintereinander. Längere Zeit angewendet, schädigen sie nämlich die kleinen Nasenarterien und drohen selbst zur Ursache von chronischem Schnupfen zu werden.
Komplementärmedizin
Phytotherapie. Heilkräuter wirken vor allem zur Beruhigung der Schleimhäute, d. h. auch bei Sekretstau sowie bei Mitbeteiligung der Nasennebenhöhlen. Ferner sind Heilkräuter verfügbar, um die Abwehrkräfte zu stärken.
Zur Schleimlösung bewährt haben sich Präparate mit Inhaltsstoffen von Eukalyptus, Myrtol, Thymian sowie Mischextrakte:
- Eukalyptusöl gibt es auch in Form von Kapseln. Es wird schnell in den Blutkreislauf aufgenommen und zu den Atemwegen transportiert, wo es dann zur Erleichterung der Nasenatmung beiträgt.
- Myrtol ist ein ätherisches Öl, das u. a. aus je 25 % Limonen und Cineol (dem Hauptbestandteil des Eukalyptusöls) besteht.
- Thymian regt die Sekretabgabe in den Bronchien an und aktiviert die Flimmerhärchen in den Atemwegen. Außerdem wirkt Thymian krampflösend, was den Hustenreiz lindert.
- Mischextrakte: In einer Doppelblindstudie hat sich das Mischtrockenextrakt BNO 1016 bei akuter Rhinosinusitis bei Mitbeteiligung der Nasennebenhöhlen als wirksam erwiesen. BNO enthält Ampferkraut, Eisenkraut, Enzianwurzel, Holunderblüten und Schlüsselblumenblüten. Als Nebenwirkung treten am häufigsten Magen-Darm-Beschwerden auf.
Zur Verbesserung der Abwehrkräfte ist die Einnahme von Echinazin-Präparaten zu erwägen. Die Wirkstoffe des Scheinsonnenhuts stimulieren offenbar das Immunsystem. Eine große Studie kommt zum Ergebnis, dass das Risiko des Auftretens von (weiteren) Nasennebenhöhlenentzündungen deutlich sinkt. Auch soll die Dauer zukünftiger Erkältungen verkürzt sein. Diese Effekte konnten aber von anderen Studien nicht erhoben werden, sodass der Einsatz von Echinazin-Präparaten weiter in Diskussion ist. Auch ist immer noch unklar, welche der 3 pharmazeutisch genutzten Sonnenhut-Arten Echinacea purpurea, Echinacea angustifolia und Echinacea pallida die wirksamste ist.
Hinweis: Vorsicht bei der Anwendung der genannten Präparate bei Kindern unter 12 Jahren. Beachten Sie bitte die Packungsbeilagen.
Homöopathie. Neben der Gabe von Akutmitteln wie Belladonna, Bryonia, Gelsemium oder Nux vomica hält die Homöopathie auch Komplexmittel wie Eupatorium Oligoplex und Echinacea Oligoplex bereit, die die körpereigene Immunabwehr steigern und so die akute Krankheitsphase verkürzen.
Prävention
Abwehr stärken. Eine Stärkung der allgemeinen Abwehrkräfte ist ebenfalls sinnvoll, z. B. durch regelmäßige Saunabesuche, Kneipp-Anwendungen, viel Bewegung an der frischen Luft, Wechselduschen und ausgewogene, vitaminreiche Ernährung.
Abstand halten. Bekommen Sie immer wieder Schnupfen, halten Sie Abstand zu anderen erkälteten Menschen, auch Kindern.
Weiterführende Informationen
- www.awmf.org Leitlinie zur Rhinosinusitis der Deutschen Gesellschaft für Allgemeinmedizin und der Deutschen Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie.
- www.hno-aerzte-im-netz.de – Informationen des Deutschen Berufsverbands der Hals-Nasen-Ohren-Ärzte.
- www.gesundheitsinformation.de – Informationsportal des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen.
Trockene Nase
Trockene Nase (trockener Schnupfen, Rhinitis sicca, atrophische Rhinopathie): Austrocknen der Nasenschleimhaut.
Häufigste Ursachen für eine trockene Nase sind ein beginnender Erkältungsschnupfen (dann sind die Beschwerden nur kurzzeitig) sowie trockene Raumluft oder extreme Staubbelastung. In ausgeprägten Fällen können sich auf der trockenen Schleimhaut Bakterien ansiedeln und zu einem unangenehmen Geruch aus der Nase führen.
Symptome und Leitbeschwerden
- Trockenheitsgefühl in der Nase
- Juckreiz, leichtes Brennen
- Behinderte Nasenatmung
- Krusten-, Schorf- und Borkenbildung
- Nasenbluten
- Verschlechterung des Riechvermögens.
Wann zum Arzt
In den nächsten Tagen, wenn
- die Nase sich verstopft anfühlt, aber trocken ist.
Die Erkrankung
Ursachen und Risiken
Hauptursachen für das Austrocknen der Nasenschleimhaut sind trockene Raumluft in überheizten oder klimatisierten Räumen oder sehr staubige Luft (z. B. bei Schleifarbeiten). Weitere Ursachen sind ein Dauergebrauch abschwellender Nasentropfen, das Schnupfen von Drogen, zu radikal durchgeführte Operationen an Nase oder Nasennebenhöhlen, eine Septumperforation (Loch in der Nasenscheidewand) sowie eine Strahlentherapie nach Tumoroperationen.
Klinik
Kann die trockene Nasenschleimhaut die eingeatmete Luft nicht mehr anfeuchten, bilden sich Krusten, Schorf und Borken in der Nase. Der Betroffene hat das Gefühl der "verstopften Nase", manchmal nimmt auch das Riechvermögen ab. Eine trockene Nase ist zudem anfälliger für Infekte, weil sich Viren und andere Krankheitserreger auf der geschädigten Schleimhaut leichter vermehren. Auch die Gefäße der Nasenschleimhaut sind bei Trockenheit empfindlicher und bluten leichter. In – heutzutage allerdings sehr seltenen – Extremfällen kommt es zu starkem, unangenehmem Geruch aus der Nase (Foetor ex naso, Stinknase), den Betroffene wegen der gleichzeitig auftretenden Riechstörungen selbst nicht wahrnehmen.
Diagnosesicherung
Die Diagnose erfolgt mittels Nasenspiegelung bzw. -endoskopie.
Behandlung
Anhand der Untersuchungsergebnisse entscheidet der Arzt, welche Behandlung zur Regeneration der trockenen Nasenschleimhaut geeignet ist. Am Anfang stehen in der Regel befeuchtende und pflegende Maßnahmen mit Sprays, Ölen, Salben und der Nasendusche (siehe unten "Geeignete Medikamente").
Liegt gleichzeitig eine Septumperforation, also ein Loch in der Nasenscheidewand vor, folgt unter Umständen eine operative Behandlung.
Ihr Apotheker empfiehlt
Was Sie selbst tun können
Luftbefeuchtung. Schalten Sie – wenn möglich – die Ursachen der trockenen Nasenschleimhaut aus. Befeuchten Sie in Ihrer Wohnung und am Arbeitsplatz die Raumluft, z. B. mithilfe von mit Wasser gefüllten Schalen oder speziellen Luftbefeuchtern. Ideal ist eine Luftfeuchtigkeit von 50–60 %. Häufiges Lüften verbessert ebenfalls die Luftqualität.
Nasendusche. Sinnvoll sind außerdem mehrmals tägliche Nasenduschen mit Salzlösung. Salz bindet Wasser und befeuchtet so die Nasenschleimhaut. Für Nasenduschen gibt es spezielle Behälter, mit denen bei schräg geneigtem Kopf eine lauwarme Salzlösung in ein Nasenloch hineingegossen wird und zum anderen Nasenloch wieder herausläuft. In das Wasser gibt man normales Kochsalz (9 Gramm pro Liter Wasser) oder vorgefertigte Portionsbeutel aus der Apotheke (z. B. Emser Salz®).
Geeignete Medikamente
Nasensprays. Für unterwegs geeignet sind Nasensprays mit Salzlösungen (Emser Nasenspray®, Rhinospray® Atlantik) oder salzhaltige Nasensalben (z. B. Nisita®). Nasensprays mit Hyaluronsäure (z. B. Hysan Hyaluronspray®) befeuchten ebenfalls die Nasenschleimhaut indem sie Wasser binden.
Zur Pflege können Sie die Nasenschleimhaut zudem mit Nasenölen (z. B. Coldastop®, GeloSitin®) oder Nasensalben (z. B. Bepanthen Augen- und Nasensalbe® mit Dexpanthenol) vorsichtig einreiben. Wer keine Salbe in die Nase schmieren möchte, kann zum Spray greifen: Dexpanthenol gibt es auch als Nasenspray (z. B. NasenSpray Panthenol®).
Verwenden Sie auf keinen Fall abschwellende Nasentropfen oder -sprays, da sie die Nasenschleimhaut zusätzlich austrocknen.
Komplementärmedizin
Homöopathie. Die Homöopathie empfiehlt eine individuelle Konstitutionsbehandlung. Je nach Ursache bzw. Begleiterscheinungen kommen z. B. Cinnabaris oder Silicea in Frage.
Tumoren der äußeren Nase
Tumoren der äußeren Nase: Gut- oder bösartige Geschwulst der äußeren Haut der Nase.
Tumoren im Gesichtsbereich sind meistens bösartig, gutartige Tumoren sind eher selten. Der häufigste bösartige Tumor der äußeren Nase ist das Basaliom, der zweithäufigste das Spinaliom. Beim Rhinophym handelt es sich um die häufigste gutartige Hautveränderung der Nase.
Symptome und Leitbeschwerden
- Papeln, die nicht zu heilen scheinen und immer weiter wachsen
- Gerötete und schuppige Stellen, z. T. mit verhornter Oberfläche
- Neue oder sich veränderte Leberflecken
- Bluten, Nässen oder Jucken von Leberflecken.
Wann zum Arzt
Demnächst, wenn
- ungewöhnliche, wie oben beschriebene Hautveränderungen auftreten und sich nicht mehr zurückbilden.
Die Erkrankung
Basaliom
Das Basaliom gilt als semimaligner (halb-bösartiger) Tumor – es schädigt wie ein bösartiger Tumor das umliegende Gewebe, streut jedoch keine Metastasen.
Ein Basaliom tritt bevorzugt zwischen dem 60. und 70. Lebensjahr auf. Offenbar sind Menschen mit sehr sonnenempfindlicher Haut gehäuft betroffen. Das Basaliom hat in aller Regel einen bräunlichen Zentralbereich und eine hautfarbene, perlschnurartige Umsäumung (mehr zu Basaliomen).
Spinaliom
Das Spinaliom tritt ebenfalls überwiegend im fortgeschrittenen Lebensalter auf. Belastungen durch UV-Strahlung erhöhen das Risiko für eine Erkrankung. Spinaliome neigen im Gegensatz zum Basaliom zur Metastasierung (mehr zu Spinaliomen).
Rhinophym
Das Rhinophym (bei Rosazea) wird auch Knollennase oder Säufernase genannt. Dabei handelt es sich um eine knollenartig vergrößerte Nase mit tiefen Hautporen, Rötung und erweiterten Blutgefäßen, hervorgerufen durch Vermehrung des Bindegewebes und der Talgdrüsen. Die Nasenwucherung kommt fast ausschließlich bei älteren Männern vor.
Diagnosesicherung
Das Basaliom erkennt der Arzt häufig schon mit bloßem Auge. Zur Sicherung der Diagnose entnimmt er eine Gewebeprobe. Wie weit die Veränderungen ausgebreitet sind, untersucht er mit der photodynamischen Therapie : Dazu bestreicht der Arzt die veränderten Hautbezirke mit einer Creme und betrachtet sie in einem dunklen Raum mit speziellem Licht, dem sogenannten "Woodlight". Die entarteten Zellen des Basalioms leuchten im Licht dieser Lampe hell auf.
Auch das Spinaliom ist für den Hautarzt meist gut erkennbar, die Biopsie sichert hier ebenfalls die Diagnose. Eine eventuelle Ausbreitung des Tumors wird durch Abtasten der Lymphknoten und per MRT überprüft.
Ein Rhinophym ist - vor allem im fortgeschrittenen Stadium - nicht zu übersehen. Um andere Ursachen der Veränderungen wie z. B. einen Lupus erythematodes, eine Akne oder eine Sarkoidose auszuschließen, wird auch hier eine Gewebeprobe entnommen und untersucht.
Behandlung
Basaliom: Die Therapie besteht in der operativen Entfernung des Tumors.
Spinaliom: Die Therapie besteht in der operativen Entfernung des Tumors und – falls vorhanden – der Lymphknotenmetastasen. Bisweilen ist anschließend auch eine Strahlentherapie erforderlich.
Rhinophym: Die Behandlung besteht in einer operativen Entfernung des wuchernden Gewebes.
Prognose
Die Prognose ist beim Rhinophym in der Regel gut. Auch das frühzeitig entdeckte Basaliom hat eine gute Prognose, da der Tumor meist vollständig entfernt werden kann. Die Prognose des Spinalioms hängt vom Ausmaß der Erkrankung und von eventuellen Metastasen ab.
Ihr Apotheker empfiehlt
Früh zum Arzt.Warten Sie bei Hautveränderungen an der Nase nicht zu lange, bis Sie einen Arzt aufsuchen. Je früher eine bösartige Erkrankung erkannt wird, desto besser kann sie behandelt werden.
Vasomotorischer Schnupfen
Vasomotorischer Schnupfen (vasomotorische Rhinitis, Rhinitis vasomotorica): Wiederkehrendes Naselaufen und/oder verstopfte Nase ähnlich dem allergischen Schnupfen, jedoch ohne nachweisbare allergische Ursachen.
Symptome und Leitbeschwerden
- Wässriger Nasenschleim, behinderte Nasenatmung und Niesreiz
- Vermindertes Geruchsempfinden
- Manchmal Kopfschmerzen.
Wann zum Arzt
In den nächsten Tagen, wenn
- die Beschwerden auf Dauer eine Belastung darstellen.
Die Erkrankung
Krankheitsentstehung
Bei einem vasomotorischen Schnupfen liegt vermutlich eine Regulationsstörung der Blutgefäße der Nasenschleimhaut vor. Die Gefäßspannung (Gefäßtonus) wird über das vegetative Nervensystem gesteuert. Von ihr hängt ab, wie weit oder wie eng die Gefäße gestellt sind und wie stark sie folglich mit Blut gefüllt sind. Bei gesteigerter Durchblutung kommt es zu einem Anschwellen der Nasenschleimhaut mit wässrigem Schnupfen und behinderter Nasenatmung.
Ursachen
Ein Wechsel von warmen Räumen zu kalten Außentemperaturen, der Genuss von heißen Getränken oder Alkohol sowie Stress und andere seelische Belastungen können die Durchblutung der Nasenschleimhautgefäße steigern. Auch der Missbrauch von Nasentropfen und -sprays ist ein möglicher Auslöser. Reize wie trockene Luft sowie Gerüche von frischer Farbe oder Lösungsmitteln können ebenfalls eine vasomotorische Rhinitis verursachen.
Diagnosesicherung
Den Anfang der Diagnose bildet ein ausführliches Gespräch, bei dem der Arzt hinterfragt, in welchen Situationen die Beschwerden auftreten. Hilfreich ist hier ein Tagebuch, in dem Sie aufschreiben, wann Sie Symptome entwickeln und was Sie davor oder währenddessen getan haben. Zusätzlich betrachtet der Arzt die Nasenhöhle und stellt über eine Allergiediagnostik sicher, dass keine allergischen Ursachen vorliegen.
Behandlung
Pharmakotherapie
Ist die Diagnose gesichert, verordnet der Arzt Tabletten mit einem H1-Antihistaminikum (z. B. Fexofenadin in Telfast®) oder ein kortisonhaltiges Nasenspray (z. B. Nasonex®, Rhinisan® oder Beconase®). Diese Präparate wirken symptomatisch auch dann, wenn keine Allergie vorliegt.
Operative Behandlung
In ausgeprägten Fällen kann eine operative Verkleinerung der Nasenmuscheln (Conchotomie) mit einem Laser erforderlich werden.
Prognose
Die vasomotorische Rhinitis ist eine oft lästige und häufig langwierige Erkrankung, viele Betroffene leiden über Jahre hinweg immer wieder daran. In der Regel ist sie jedoch harmlos und hat keine ernsten Folgen.
Ihr Apotheker empfiehlt
Komplementärmedizin
Homöopathie. In der Homöopathie wird vasomotorischer Schnupfen z. B. mit Apis mellifica D12, Galphimia glauca D12 und Luffa operculata D4/D6/D12 behandelt.
Praxisstudien mit indischem Lungenkraut (Adhatoda vasica, z. B. in Klosterfrau® Allergen) haben nach einer Woche eine deutliche Verminderung bis zum teilweisen Ausbleiben der typischen Symptome wie Juck- und Niesreiz, laufende Nase, rote juckende Augen oder Halskratzen gezeigt. Bei einer Studie mit Pollenallergikern hatte indisches Lungenkraut sogar eine höhere Wirksamkeit und Verträglichkeit als das synthetische Vergleichsantihistaminikum.
Prävention
Auslöser meiden.Wenn sich ein auslösender Reiz (z. B. Alkohol) feststellen lässt, vermeiden Sie diesen, wann immer das möglich ist. Zusätzlich können Sie das Gefäßsystem der Nasenschleimhaut durch Kneipp-Kuren "trainieren". Durch mehrmals tägliches Hochschnupfen von eiskaltem Wasser verbessert sich die Fähigkeit der Blutgefäße, die Gefäßspannung zu regulieren. Außerdem sollten Sie verunreinigte Atemluft (z. B. Tabakrauch) meiden.